診療科・医師紹介
小児科

| 役職 医師名 |
卒業年 | 専門分野 |
所属学会(資格) |
|---|---|---|---|
院長
|
昭和63年 |
小児一般 |
日本専門医機構認定(小児科専門医) |
| 部長 武藤 太一朗 |
平成14年 | 小児一般 アレルギー |
日本専門医機構認定(小児科専門医) |
| 病棟医長 徳永 博秀 |
平成17年 | 小児一般 川崎病 |
日本小児科学会 (小児科専門医、指導医) |
| 新生児科科長 藤城 尚純 |
平成21年 | 小児一般 |
日本専門医機構認定(小児科専門医) |
医師 鬼頭 周大 |
平成26年 |
小児一般 アレルギー |
日本小児科学会 (小児科専門医) 日本小児アレルギー学会 日本小児感染症学会 |
| 医師 尾関 翔子 |
平成28年 | 小児一般 |
日本小児科学会 (小児科専門医) |
| 医師 山本 朋輝 |
令和4年 | 小児一般 | 日本小児科学会 |
| 医師 土岐 直幸 |
令和5年 |
小児一般 |
日本小児科学会 |
非常勤医師 加藤 太一 |
平成6年 |
小児一般 循環器 |
日本専門医機構 (小児科専門医) 日本小児科学会 (認定小児科指導医) 日本小児循環器学会(小児循環器専門医) 日本人類遺伝学会(臨床遺伝専門医) American heart Association 日本川崎病学会 |
非常勤医師 城所 博之 |
平成10年 |
小児一般 神経 |
日本小児科学会 (小児科専門医・指導医) 日本小児神経学会 (小児神経専門医) 日本てんかん学会 (てんかん専門医) 日本臨床神経生理学会(脳波専門医) 日本周産期新生児医学会 日本新生児成育医学会 |
非常勤医師 佐藤 有沙 |
平成18年 |
小児一般 アレルギー |
日本専門医機構 (小児科専門医) 日本小児学会(小児科専門医) 日本アレルギー学会(アレルギー専門医) 日本小児アレルギー学会 |
非常勤医師 近藤 朋実 |
平成24年 |
小児一般 |
日本小児科学会(小児科専門医、指導医) |
非常勤医師 佐藤 純 |
小児一般 循環器 |
名古屋市天白区、名東区、緑区と日進市、東郷町などの周辺地域で唯一の小児が入院可能な施設として、1996年10月の小児科開設以来、この地域の小児医療を支えるべく頑張ってまいりました。感染症を中心とし、予防接種、内分泌疾患、小児がん(血液腫瘍など)、アレルギー、川崎病、神経、循環器、腎、新生児など幅広い疾患に対応し、年間1,000人以上のお子さんを入院治療しております。
当院の小児科の特徴としては、アレルギー性疾患に特に専門性をもって取り組んでおり、食物アレルギー、アトピー性皮膚炎、気管支喘息、アレルギー性鼻炎の舌下免疫療法などを行っています。
食物経口負荷試験年間200件以上の対応が可能で、食物依存性運動誘発アナフィラキシー運動負荷試験、新生児・乳児食物蛋白誘発胃腸症の負荷試験も実施が可能です。経口負荷試験後の摂取管理も実施しております。
また、内分泌疾患(低身長)のお子さまに、成長ホルモン補充療法を行う事ができます。治療に必要な評価(負荷試験)は外来で実施可能です。さらに当院産婦人科と連携し、生まれたばかりの赤ちゃんも新生児専門の医師が対応しております。
その他、患者数の少ない特殊な病気にも専門的に対応できるように小児循環器疾患、小児神経疾患、小児腎疾患は大学病院の専門医が担当いたします。
夜間休日の急病についても救急担当医が24時間小児科医がバックアップする体制をとっています。小児がんなどで、長期入院を要する学童に対応して院内学級の設置も行っています。このように幅広く専門的な医療を提供し、地域のお子さんが安心て過ごせるよう尽力してまいります。
広報誌
▶ 卵アレルギー
▶ ナッツアレルギー
▶ マイコプラズマ感染症
対象疾患
急性感染症
病名 |
症状・治療法 |
||
|---|---|---|---|
| 気道感染 | 上部 | 溶連菌咽頭炎 |
A群溶血性レンサ球菌によって引き起こされます。症状は発熱とのどの痛みです。治療は抗菌薬(ペニシリンなど)が第一選択です。適正な抗菌剤治療開始後24時間を経て全身状態が良ければ登校可能です。 |
アデノウイルス |
症状は発熱、のどの痛みで、頭痛・腹痛・下痢を伴うことがあります。結膜炎症状がある場合は咽頭結膜熱と診断されます。発熱は5日前後は続きます。感染力が高く、飛沫・接触で感染します。特異的治療法はなく、対症療法が中心です。主要症状がなくなった後、2日経過するまで出席停止です。 |
||
ヘルパンギーナ |
発熱と口腔粘膜の水疱性の発疹を特徴とした急性のウイルス性咽頭炎です。乳幼児を中心に夏季に流行します。コクサッキーウイルスやエンテロウイルスの感染によります。症状には発熱、喉の痛み、食欲不振、喉の潰瘍、口内炎が含まれ、特に喉の痛みが激しくなります。口当たりの良いもので水分確保が必要です。特異的治療法はなく、対症療法が中心です。 |
||
手足口病 |
その名が示すとおり、口腔粘膜、手、足などに現れる水疱性の発疹を主症状とした急性ウイルス感染症です。幼児を中心に夏季に流行します。コクサッキーウイルスやエンテロウイルスが原因で飛沫や接触で感染します。口腔粘膜では小潰瘍となることがありますが、発熱は1/3程度です。3~7日で消退します。特異的治療法はなく、対症療法が中心です。 |
||
下部 |
RSウイルス |
呼吸器感染症を引き起こすウイルスで軽い風邪のような症状から思い肺炎まで様々です。生後1歳までに半数以上が2歳までにほぼ100%が1度は感染するとされています。特に初めて感染した場合は、細気管支炎、肺炎といった重篤な症状を引き起こすことがあります。症状は発熱、鼻水、咳などで、治療は対症療法です。呼吸困難、喘鳴で酸素投与を要する場合もあり、入院になることもあります。早産児などのリスクの高いお子さんはモノクローナル抗体製剤が予防として使用されます。 |
|
ヒトメタニューモウイルス |
呼吸器感染症を引き起こすウイルスで軽い風邪のような症状から重い肺炎まで様々です。2歳までに約半数が感染するとされています。症状はRSウイルスと似ていて、発熱、喉の痛み、咳、鼻水、呼吸困難などの症状を伴います。特異的治療法はなく、対症療法が中心です。急速と適切な水分摂取が重要です。 |
||
肺炎 |
肺の組織が感染や炎症によって影響を受ける疾患です。通常、細菌、ウイルスなどが原因となり、発熱、咳、喉の痛み、呼吸困難、胸痛などの症状を引き起こします。診断には胸部X線や血液検査が行われます。治療は対症療法に加え、細菌性肺炎の場合は抗菌薬の点滴/内服を行います。 |
||
消化管感染 |
感染性胃腸炎 |
主にウイルス(ノロウイルス、ロタウイルス)。細菌(サルモネラ、大腸菌、カンピロバクターなど)の感染が原因で、嘔吐、発熱、腹痛、下痢などを呈します。経口摂取不良による脱水症状を引き起こすことがあります。診断は症状や臨床所見に基づいて行います。対症療法が中心で、脱水の重症化を防ぐために、経口補液(水分補給)が重要です。水分確保が困難な場合は入院管理を要する場合があります。 |
|
尿路感染 |
腎盂腎炎 |
尿路(腎臓から尿道まで)のうち、腎臓に感染が起きると発熱します。大腸菌などの細菌感染が原因となります。症状は高熱、腹痛、悪心・嘔吐、倦怠感等です。診断には臨床症状と尿検査(白血球や赤血球、細菌の確認)で診断されます。抗菌薬の静脈内投与による治療を開始します。 |
|
皮膚軟部組織感染 |
膿痂疹(とびひ) |
ブドウ球菌や溶連菌による細菌感染が原因の皮膚感染症です。ブドウ球菌があせも・虫刺され、湿疹、すり傷などに感染します。乳幼児・小児に夏季に好発します。溶連菌は季節に関係なくしばしばアトピー性皮膚炎に合併します。傷は腫れたり、赤い斑点やぽつぽつができたり水疱ができたりします。抗菌薬の軟膏や内服による治療を行います。伝染しますので、病変部をガーゼや包帯で覆っていれば登校は可能ですが、プールはすっかり治るまで禁止です。 |
|
その他ウイルス感染 |
蜂窩織炎 |
皮膚と皮下の脂肪組織に生じる細菌感染症で、ブドウ球菌とレンサ球菌の感染が原因になることが一般的です。症状には局部の赤み、腫れ、熱感、強い疼痛が含まれ、全身の発熱や悪寒を伴って重症となることもあります。治療には抗菌薬の点滴又は内服を行います。 |
|
水痘(みずぼうそう) |
水痘帯状疱疹ウイルスの初感染による伝染性疾患です。潜伏期は10~21日程度で、発疹は痒みを伴い、赤くなって短時間で水疱となり、かさぶたになります。肺炎の合併や中枢神経合併症(無菌性髄膜炎、脳炎)などがあります。治療には状況により抗ウイルス薬を使用します。予防には水痘ワクチンがあり、定期接種になっています。全ての発疹がかさぶたになるまで出席停止です。 |
||
伝染性耳下腺炎(おたふくかぜ) |
ムンプスウイルスの感染による伝染性疾患です。2~3週間の潜伏期を経て発症し、片側あるいは両側の唾液腺の腫れが特徴です。通常1~2週間で軽快します。最も多い合併症は髄膜炎です。治療は対症療法です。効果的に予防するにはワクチンが唯一の方法です。唾液腺の腫脹が発現した後5日を経過し、かつ全身状態が良好になるまで出席停止です。 |
||
突発性発疹 |
ヒトヘルペスウイルス6あるいは7の感染が原因です。ほとんどが0~1歳で罹患します。38度以上の発熱が3日ほど続いた後、解熱とともに鮮紅色の斑丘疹が体幹を中心に顔面、四肢に数日間出現します。熱性痙攣を起こすことがしばしばみられます。まれに脳炎、脳症などの重篤な合併症を起こすことがあります。通常の経過であれば、治療は対症療法で経過観察となります。 |
||
アレルギー疾患
病名 |
症状・治療法 |
|---|---|
食物アレルギー |
ある特定の食べ物を食べたり、触れたりした後にアレルギー反応があらわれる疾患です。主要な食品アレルゲンには、牛乳・卵・大豆・小麦・ピーナッツ・木の実・魚・甲殻類などがあります。経口負荷試験を実施して適切な診断を実施、必要最低限の除去を管理を原則とし、経口免疫療法を実施しています。特殊な病型として、消化管アレルギー(食物蛋白誘発胃腸症)や食物依存性運動誘発アナフィラキシーの検査管理も行っています。 |
気管支ぜん息 |
ぜん息は、急に空気の通り道となる気管支が狭くなってしまい、「ヒューヒュー」「ゼーゼー」するぜん鳴があり、呼吸が苦しくなる状態(急性憎悪、いわゆる発作)を繰り返す病気です。ぜん息では、気管支に慢性的な炎症が起こっていることが分かっています。この炎症のために簡単な刺激が入っただけでも気管支の壁が腫れたり、粘液(痰)が分泌されたり、気管支の周りの筋肉が縮もうとしたりして気管支が狭くなってしまい発作が起こります。そのため、この慢性的な炎症を治さない限りいつまでも発作が出現します。慢性炎症に対する長期管理が中心で、急性増悪時には発作治療薬を使用します。 |
アトピー性皮膚炎 |
かゆみのある湿疹が、慢性的に良くなったり悪くなったりを繰り返す病気です。皮膚の”バリア機能”(刺激、乾燥などから保護する機能)が低下し、皮膚に炎症があることが分かっています。また、かゆみの神経が皮膚の表面まで伸びてきて、かゆみを感じやすい状態で掻くことによりさらにバリア機能が低下するという悪循環に陥ってしまいます。治療は、①スキンケア、②ステロイド軟こうなどの薬物療法、③悪化要因の対策の3つが治療の基本です。当院ではスキンケア入院も行っています。 |
アレルギー性鼻炎(舌下免疫療法含む) |
花粉、ハウスダスト、ペットのアレルゲンなどに対する過敏反応によって引き起こされる鼻の炎症疾患です。くしゃみ、鼻水、鼻づまりなどの症状があり、日常生活に影響を及ぼします。通年性アレルギー性鼻炎(一年を通して症状が出るタイプ)と季節性アレルギー性鼻炎(特定の季節に症状が出るタイプ、いわゆる花粉症)とがあり、両者を合併しているお子さんもいます。近年、アレルギー性鼻炎をもつお子さんの増加と発症の低年齢化が報告されています。お子さんの場合、症状をうまく表現できず鼻をこする、口呼吸などの症状で気づかれることもあります。治療には抗ヒスタミン薬、ステロイド点鼻薬、舌下免疫療法(アレルゲンに対する耐性を高める)があります。 |
内分泌疾患
病名 |
症状・治療法 |
|
|---|---|---|
低身長(低身長の負荷試験は外来で実施可能) |
遺伝的要因、栄養不良、内分泌異常、慢性疾患、環境要因などさまざまな要因によって引き起こされます。小児期に低身長が見られる場合、成長曲線に照らし合わせ基準より外れた場合は早めの相談をおすすめします。低身長を来す異常の有無を判断し、成長ホルモンの分泌に異常がある場合は、成長ホルモン療法が検討されます。 |
|
思春期早発 |
通常、女の子は10歳頃、男の子は12歳頃より思春期の変化が出てきます。体が変化し、著しい身長の伸びを認めます。思春期早発症は、それらが2-3年以上早く出現してきます。小柄のままで身長が伸びなかったり、幼い年齢で体型が変化するため心理社会的問題となることがあります。脳の画像検査(MRI)や内分泌的な異常が無いかを確認します。治療はホルモン療法が含まれ、成長を正常に調整し、患者の生活品質を向上させます。 |
|
甲状腺機能異常 |
先天性甲状腺機能低下症 |
生まれつき甲状腺のはたらきが弱く甲状腺ホルモンが不足する疾患です。発生頻度は3,000-5,000人にひとり程度と推定されています。出生後の早期には、元気がない・哺乳不良・体重増加がよくない・黄疸の遷延・便秘・手足が冷たい・泣き声がかすれているなどの症状が現れることがあります。長期的には身体の成長や知的な発達が遅れてしまうことが問題となります。現在日本ではこの疾患について新生児マススクリーニング検査が行われており、これらの症状があきらかになる前に発見されてしまうことがほとんどです。血液検査で甲状腺関連の評価を行い、甲状腺ホルモンの不足が疑われるような場合は治療を開始します。治療は甲状腺ホルモンの補充を行い、血液検査をしながら投与量を調節していきます。 |
甲状腺機能亢進症 |
血液中の甲状腺ホルモンが過剰になって、全身の代謝が亢進し、特有な臨床症状を呈する状態を言います。首の甲状腺がびまん性に腫れて大きくなること、脈が速くなること、眼が出てくることを3大徴候とする自己免疫性疾患です。自分の甲状腺を異物とみなして甲状腺ホルモンを産生させるスイッチ(受容体)を過剰に刺激するために、甲状腺ホルモンが必要以上に作られて発症すると考えられています。治療は、甲状腺ホルモンの分泌を抑制し正常化することであり、1)内科的治療、2)外科治療、3)放射線治療の3種類の治療法があります。小児では内科的治療が第一選択となり、甲状腺ホルモンの合成を抑える抗甲状腺薬の内服を行います。抗体が消失するまで薬を飲み続ける必要がありますので、完治には長い期間を要します。 |
|
1型糖尿病 |
摂取した炭水化物はブドウ糖として腸から吸収され血液中に取り込まれます。血液中のブドウ糖を筋肉や脳などの細胞の中にブドウ糖を取り込みエネルギーとして使用するためにインスリンというホルモンが必要です。1型糖尿病はこのインスリンの分泌が不足/欠乏し、血液の中のブドウ糖が細胞に吸収されず血糖値が高くなり、尿にブドウ糖が溢れて出てきます。食べても細胞内でエネルギーとして使えないので疲れやすくなり、血糖値が高く薄めようとして喉が渇く、水をたくさん飲んで尿量が増えるなどの症状が出てきます。治療として不足するインスリンを補充し、血糖値を調節することで目や腎臓への合併症を防ぎながら、適切ね成長を確認していきます。 |
|
血液腫瘍性疾患
病名 |
症状・治療法 |
|---|---|
白血病 |
小児がんの中で最も多い病気です。白血病にはさまざまな種類がありますが、発症する割合は急性リンパ性白血病(ALL)が約70%、急性骨髄性白血病(AML)が約25%です。代表的な症状は、貧血、出血、感染、肝臓や膵臓の腫れ、発熱、骨痛などです。中枢神経系(脳と脊髄)に白血病細胞が増殖することもあり、頭痛や吐き気・嘔吐などの症状に注意が必要です。治療の基本は、化学療法です。 |
貧血 |
血液中のヘモグロビン(Hb)値または赤血球容積が低い状態を指します。ビタミン不足、慢性疾患、遺伝的要因が原因となることがありますが、最も多いのは鉄欠乏性貧血です。症状は倦怠感、息切れ、めまい、易疲労感、頭痛などです。検査で原因検索の後、治療方針を決定します。鉄欠乏性貧血の場合は程度により、鉄剤の内服を検討します。 |
免疫性血小板減少性紫斑病 |
白血球、赤血球に異常なく、血小板の破壊と産生障害により血小板の単独現象を生じる自己免疫性疾患です。点状出血や出血斑などの軽い出血傾向が主な症状です。血小板に対する自己抗体が原因で、血小板が壊されて、血小板減少が起こります。治療は出血傾向の状況や血小板数などに応じて選択されます。 |
好中球減少症 |
血液中の白血球のうち、感染防御に重要な機能を持つ「好中球」が現象した状態を言います。好中球が500/μLを下回ると感染反復が問題になります。感染、自己免疫によるものから重症感染症を反復する重症先天性好中球減少症まで様々です。血液検査、骨髄検査などによる診断を行い、治療は経過観察のみの場合や抗菌薬の予防内服など原因に応じて選択されます。 |
新生児疾患
病名 |
症状・治療法 |
|---|---|
新生児一過性多呼吸 |
胎児の肺胞を満たしている排液の吸収遅延により引き起こされる、多呼吸を主な症状とする呼吸障害です。 呼吸障害は多くが24時間以内に良くなりますが、数日持続する場合もあります。通常は利尿が付けば呼吸状態が安定化します。通常は保育器に収容して酸素投与を行うことで症状が改善しますが、高濃度の酸素投与が必要な場合は、経鼻的持続陽圧呼吸療法や人工呼吸管理を要する場合があります。 |
黄疸 |
黄疸とは皮膚が黄色に染まる状態で、ビリルビンという物質が沈着することで起こります。出生後のビリルビンの処理が適応できるまである程度の黄疸が出現し、生理的黄疸と言います。生理的範囲を超えた場合は治療が必要となります。血液中に保持できなくなったビリルビンが脳内に移行して沈着し脳障害を起こすことがあります(核黄疸と言います)。皮膚に一定の波長の光を当てることでビリルビンを溶かして排泄する治療(光線療法)が選択されます。 |
低血糖 |
新生児における低血糖は、未熟性、在胎週数と比べて小さく生まれたお子さん、母体糖尿病、及び周産期仮死などでみられることがあります。グリコーゲン(エネルギー源)貯蔵の不足、授乳遅延、高インスリン血症などが挙げられます。徴候として頻脈、チアノーゼ、痙攣、無呼吸発作があります。血糖値測定とブドウ糖の補充が治療となります。 |
神経疾患
病名 |
症状・治療法 |
|---|---|
てんかん |
慢性の脳の病気で、大脳の神経細胞が過剰に興奮するために、脳の発作性の症状を繰り返します。発作は突然起こり、「ひきつけ、けいれん」以外にも「ぼーっとする」「体がビクッとする」など多彩な症状を示します。脳波を中心とした各種検査を行います。小児のてんかんは比較的予後のよい転換が多いとされます。発作が反復する場合は発作の種類に応じて抗てんかん薬を中心とした治療管理を行います。 |
急性脳症 |
急性脳症は急激で広範囲な非炎症性脳浮腫による機能障害であり、ほとんどの場合感染症に続発し、急性発症して意識障害を主徴とする症候群であり、意識障害が持続します。小児、特に乳幼児に多く、ウイルス感染によるものが多く見られます。症状の中心は意識障害で、けいれん、嘔吐をしばしば伴い、呼吸循環の異常をきたすこともあります。血液、髄液検査、MRI検査などを実施し、速やかな対応を要します。 |
神経筋疾患 |
筋力が弱くなったり、歩きにくくなったりすることの原因に、筋肉や末梢神経の病気が見つかることがあります。遺伝的な筋肉の病気の為に、運動の発達が遅れ1歳を過ぎてもおすわりや歩行ができないといった症状を示すことがあり、原因として先天性ミオパチーと呼ばれる病気などがあります。また、歩けた子どもが4~5歳頃から、少しずつ筋肉の力が落ちて転びやすくなる場合は筋ジストロフィー症などが考えられます。それぞれ病気の進み具合が異なっており、見通しを相談する必要があります。一方、多発性筋炎やギランバレー症候群といった病気は、適切な治療によって良好な治療結果が期待できるものもあります。 |
顔面神経障害 |
小児の末梢神経障害で最も多く見られます。顔面神経は、顔の動きに関係する神経です。その障害(麻痺)により顔の半分動かせなくなります。障害を受けた方だけだらりと下がってしまいます。症状は、眉が上がらない、眼が閉じられない、皮膚のシワが無くなる、口角が下がる、口が閉じられない、喋りにくいなどがあらわれます。小児では、特別な原因がない特発性(ベル麻痺)が多くみられますが、帯状疱疹ウイルスによるものなどもあります。治療は薬物療法やリハビリテーションを行います。 |
循環器疾患
病名 |
症状・治療法 |
|---|---|
川崎病 |
乳幼児に多く、全身の血管に炎症がおきて色々な症状が出ます。高熱、両側の眼球結膜(目の白いところ)の充血、真っ赤な唇と苺のようにブツブツの舌、体の発赤疹、手足の腫れ、首のリンパ節の腫れの6つの症状のうち5つ以上の症状があれば川崎病と診断します。川崎病の問題点は、心臓に血液を送る血管である冠動脈に炎症の影響で動脈瘤(こぶ)を形成することです。この後遺症を残さないため、できるだけ早く、血管の炎症を抑えることが冠動脈の瘤を作らないためにとても大切です。ガイドラインに準じた治療を行い、退院後も循環器専門外来でしっかり経過観察を実施します。 |
先天性心疾患 |
生まれつき持っている心臓・血管の異常を認める病気で、赤ちゃんの約1%にあると言われています。胎児診断技術の進歩により出生前に診断される症例が増加しており、出生時からの計画的な治療が可能です。患者さんのほとんどが、治療することで立派に大人にまで成長することができる時代です。専門外来での管理を行っております。 |
不整脈 |
不整脈は脈が乱れる場合だけではなく、速い脈及び極端に遅い脈の場合があります。不整脈の症状について、乳幼児期では、嘔吐、不機嫌、意識喪失などが多く、発見が遅れることもあり、注意が必要です。子どもの不整脈は危険性の低いものが多く、運動制限や薬による治療をほとんど必要としません。極端に速い脈や遅い脈のときは治療が必要です。健康なお子さんに突然不幸が訪れる危険な不整脈もあります。子どもたちが学校生活や運動を安全に行えるよう、確実な管理を進めています。健診での異常を指摘された場合の診察も行っております。 |
健診異常(心雑音・心電図異常) |
健診で心雑音や心電図異常を指摘されることがあります。正常な心雑音の場合もありますが、精査・管理を要する場合もあります。循環器専門外来をご案内し、適切な管理を進めていきます。 |
心筋炎 |
心筋炎は、心臓のポンプ機能に異常をきたす疾患で、ウイルス感染に伴って発症します。発熱と嘔吐症状で始まることがよくあります。生まれつき健康なお子さんが急にショック状態となることも多く、緊急の対応が必要です。 |
腎疾患
病名 |
症状・治療法 |
|---|---|
検尿異常 |
自覚症状の出にくい腎臓の障害を早く発見するために、尿の蛋白、糖、血尿の検査が行われます。蛋白尿は血液の蛋白が尿に漏れる状態で、腎炎が考えられます。問題のない蛋白尿として体位性蛋白尿も学童期には見られることがあります。血尿は尿に血液が混じる状況で、腎炎や結石、膀胱炎などで見られます。尿糖があると糖尿病が疑われます。これらの検査を進め、治療管理を行っていきます。 |
ネフローゼ症候群 |
腎臓から血液中の蛋白が多量に尿中に漏れ、血液中の蛋白が減って、むくみ(浮腫)が生じます。症状は「なんとなく元気がない」、「まぶたが腫れぼったい感じ」で気がつかれることが多く、足のむくみで靴がきつくなったり、体重が急激に増えたりします。浮腫と多量の蛋白尿、低たんぱく血症、高脂血症が揃うと、ネフローゼ症候群と診断されます。治療には入院を要し、体の水分の管理とステロイド薬の治療を開始します。小児では9割程度はステロイドに反応して尿蛋白の減少、浮腫の改善が見られます。(改善した状態を寛解といいます。)一旦寛解しても、再発を繰り返すこともよくあります。 |
IgA血管炎 |
紫斑、腹痛、関節痛を認め、4~10歳の小児に好発します。多くの場合、通常3~6ヶ月以内に回復過程に向かう点が大きな特徴です。重症度に応じて、ステロイド、ステロイドパルス療法などの選択となります。抗凝固薬、抗血小板薬などを組み合わせて治療します。 |
慢性糸球体腎炎(例:IgA腎症 |
無症状のまま学校検尿で尿異常(血尿やたんぱく尿)を指摘されて発見されます。好発年齢は10歳代以降で、診断には腎生検が必須です。重症度に応じた治療はIgA血管炎と同様ですが、IgA血管炎と比べて経過がとても長いことが特徴です。 |
その他
病名 |
症状・治療法 |
|---|---|
便秘症 |
便が滞った状態(排便回数や便量が減少した状態)や便が出にくい状態(排便時の肛門の痛みで泣いたり、いきんでも排便できない状態)のため、お腹が痛くなる、お腹が張る、排便時の痛みや出血を伴うものです。日常的に便が腸管内から十分に排泄されないため便が腸の出口(直腸)に貯留しがちとなり、便が直腸の壁を拡張させ直腸の反応性が低下し、大腸への運動が鈍くなり、更に、排便時の痛みや出血など嫌な経験が排便回避につながり、便秘が悪化する悪循環が生まれます。直腸の便を取り除き、生活、排便、食事の調節と薬剤による管理を行います。便秘症は慢性疾患です。ゆっくり管理を進めていきます。 |
夜尿症 |
5歳以上の小児の就眠中の間欠的尿失禁があり、1ヶ月に1回以上の夜尿が3ヶ月以上続くものとされます。夜間の多尿や膀胱容量の低下、尿意で起きられないなどが原因とされます。年齢とともに改善しますが、一部の子どもにとっては持続的な問題となります。生活習慣改善、尿意を感じたらトイレに行く習慣づけ、場合によっては薬物療法を行います。 |
起立性調整障害 |
思春期に好発する自律神経機能不全の一つです。症状は、立ちくらみ、朝起床困難、気分不良、倦怠感、動悸、失神や失神様症状、頭痛などで、午前中に強く午後には軽減する傾向があります。症状は立位や座位で増強し、臥位にて軽減します。夜になると元気になり、スマホやテレビを楽しむことができるようになります。しかし重症では臥位でも倦怠感が強く起き上がれないこともあります。夜に目が冴えて眠れず、起床時刻が遅くなり、悪化すると昼夜逆転生活になることもあります。貧血、心疾患、てんかんなどの基礎疾患を除外し、新起立試験を実施してタイプを判定します。管理は日常生活の工夫、環境整備、薬物療法などを行います。 |
過敏性腸症候群 |
腹痛や腹部不快感が2ヶ月以上繰り返し、排便の回数や便の性状の変化を伴う慢性に経過する腸の機能的な病気です。ストレスと関係が深い病気としてよく知られています。病態の理解を進め、生活・食事指導、対症薬物治療、心理社会面への配慮などを調整して管理を行います。 |
外来・入院患者数
|
2025年度 |
|---|---|
外来患者数 |
15,390 |
入院患者数 |
1,430 |
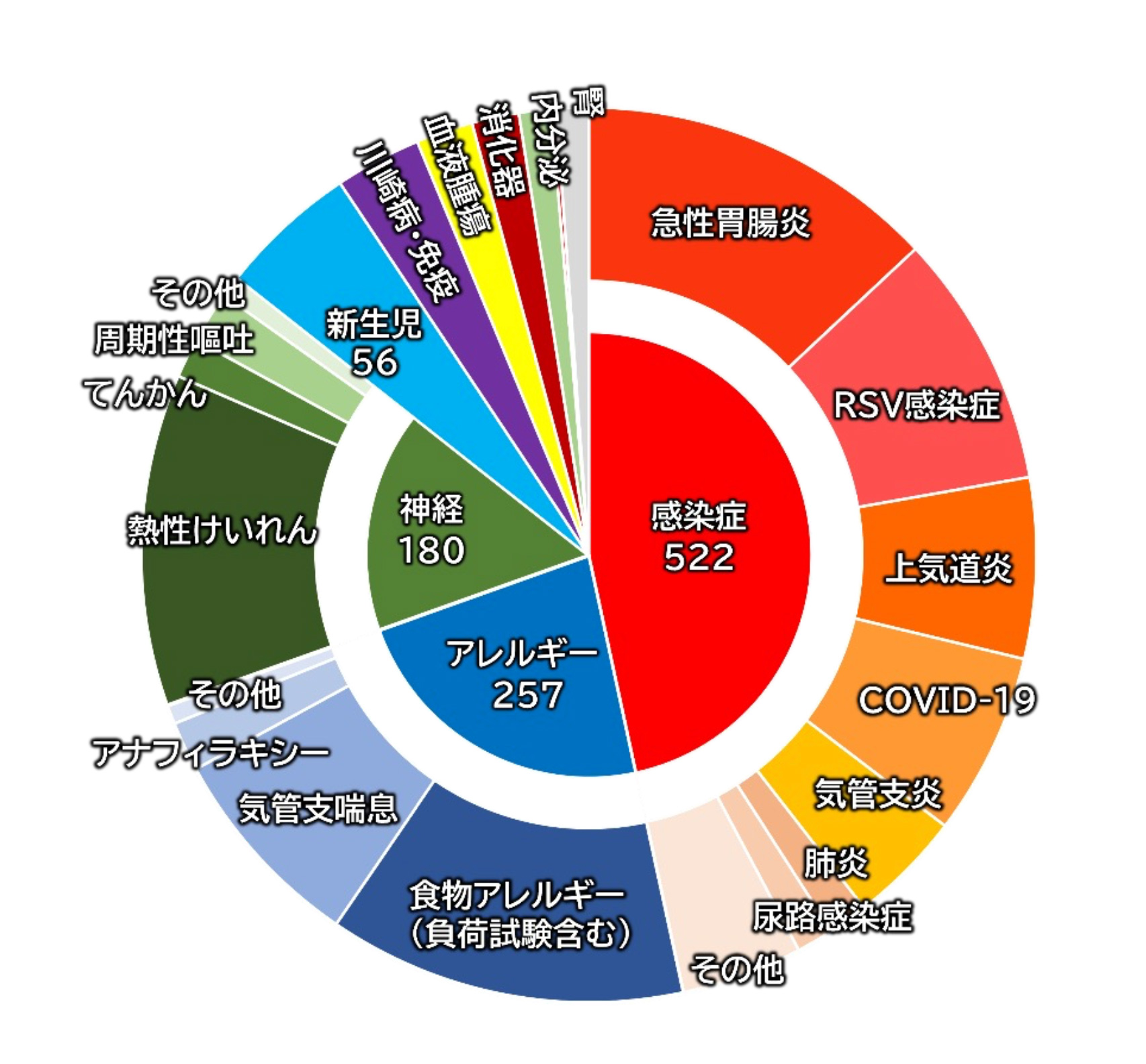
入院患者疾患(2025年)
 052-804-1111
052-804-1111




